診断のポイント
-
動脈閉塞が突発的に発生すると、急激に重症虚血が生じ、緊急の血行再建が行われなければ臓器や四肢の壊死、特に下肢では大切断に至る例も少なくありません。動脈閉塞は、血栓症と塞栓症に大別されます。
血栓症は、もともと閉塞性動脈硬化症や血管炎などの基礎疾患を有し、何らかの誘因によって病変血管内に血栓が形成され、急性血行障害を来す病態です。高率に下肢に発生します〈図1a〉。
一方、塞栓症は、心臓内血栓や大動脈瘤、膝窩動脈瘤などから血栓が遊離し、上肢・腹部内臓・下肢の動脈を突然閉塞させる病態です〈図1b、図2〉。血行遮断が急速に起こるため、下肢では肢切断や生命の危険を伴うことがあります。
血栓症では側副血行がすでに発達していることが多く、塞栓症に比べて経過は緩徐です。心臓内血栓(左心房または左心室)由来の塞栓症の発生頻度は、上肢で3%、腸管動脈で6%、腎動脈で2%、腸骨動脈で20%、大腿動脈で46%、膝窩動脈で11%とされています〈図3〉。
-
- 心房細動の有無
- 塞栓症の塞栓源の約75%は心房細動によるものです。虚血症状の既往がなく、突発的に発症した場合には、塞栓症を疑います。
- 下肢虚血症状の既往の有無
- 以前から下肢虚血症状を有する症例で急性虚血症状が出現した場合は、血栓症によるものと考えられます。この場合、慢性動脈閉塞症(閉塞性動脈硬化症やバージャー病など)の存在が背景にあります。
-
皮膚温移行帯による
閉塞部位診断

図1. 急性動脈閉塞症
- 【右下肢急性動脈血栓症】急性血行障害により足部まだら状紫変色。下肢救済には緊急血行再建が必須。
- 【左下肢急性動脈塞栓症】腸骨動脈の急性血行障害により大腿部を含む下肢全体にまだら状紫斑がみられる。下肢救済には6~8時間以内に血行再建が必須。
専門病院への移送判断基準
以下の例では薬物療法による効果は期待できないため、6〜8時間以内に血行再建術が必要です。
- 知覚麻痺の出現
- この段階で血管外科へ搬送すれば、救肢が可能です。
- 運動麻痺の出現
(下肢が動かない) - 大腿を含む虚血により、急性腎不全を伴うMNMS(Myonephropathic Metabolic Syndrome)の発生が必至です。
緊急の血行再建が必要です。 - 大腿動脈拍動の触知不能
(総腸骨〜大腿動脈閉塞) - 大腿部を含む虚血が発生しており、対応が遅れると下肢の救済は不可能になります。この段階で血行再建を行っても、救肢だけでなく救命も困難になります〈図4〉。
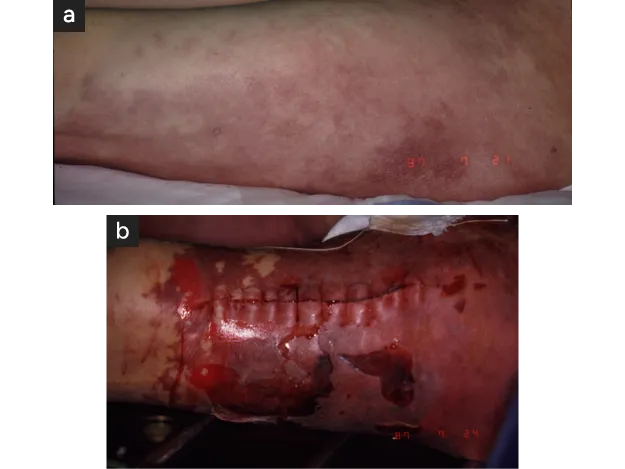
図4. 大腿を含む急性動脈閉塞症
- 救済時期を失した急性動脈閉塞症
- これに対する血行再建は図のように広範囲の出血性壊死を発生して救命不可能となる
症候の診かた
- 知覚異常
-
閉眼させて患側足趾に触れ、第何趾に触れたかを答えさせる。
両側を閉眼下で軽く触れ、どの趾・どの部位に触れているかを答えさせる。
正答できなければ血行再建を急ぐ必要があり、速やかに外科へ移送する。
正答できる場合は緊急移送を要しないが、移送までの経過観察のため検査を経時的に再評価する。 - 趾尖および表在静脈圧迫再充満の有無と速度
-
圧迫再充血が確認できれば血行は保持されている。
圧迫しても白変しない場合や紫斑が変化しない場合は壊死へ進行している可能性が高く、少なくとも圧迫部位の救済は困難である。 - 動脈拍動の触知
-
臍部腹部大動脈、左右総大腿動脈、膝窩動脈、足背動脈、後脛骨動脈を触知する。
大腿動脈より高位の閉塞(腸骨動脈閉塞、分岐部閉塞など)では、下肢切断のみならず生命の危険も伴うため、直ちに外科へ移送する。 救済には発症後6時間以内の血行再建が必要である。 - 皮膚温移行帯
- 閉塞部位より約10cm末梢に、皮膚温が急激に低下する境界が認められる。
- MNMS発症の可能性
-
血尿(ミオグロビン尿〈図5〉)の有無を確認する。
大腿を含む一側下肢全体が完全虚血となり、運動麻痺、虚血性攣縮、硬直を呈した症例では、血行再建後に腎不全を伴う重篤な病態を生じることがある。
術前には認められない例が多い。
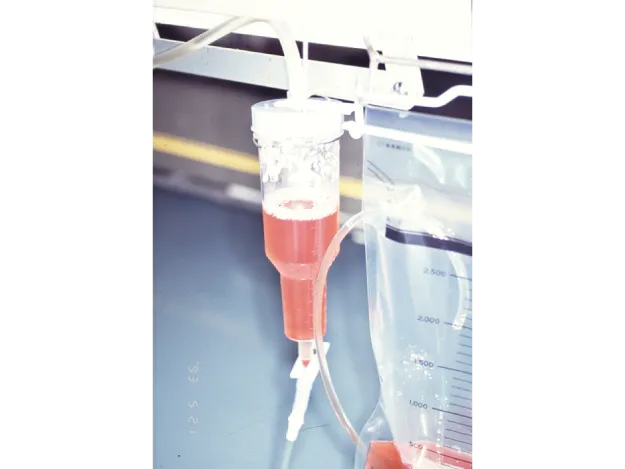
図5. ミオグロビン尿
急性動脈閉塞により筋肉が融解して尿にミオグロビンが排出される。これは早晩急性腎不全および Myonephropathic metabolic
syndrome(MNMS)となる前兆。血尿に似ているが、この後急速に腎不全に移行する。

