血行障害を改善させる治療
血行障害により潰瘍や壊疽がある場合は、切断を免れるためバイパス手術が必要です。 バイパス術は下肢の静脈を取り出し、これを動脈閉塞部を迂回して移植する方法です。 〈「閉塞性動脈硬化症とは」参照・下図〉
糖尿病足壊疽では膝下動脈に主病変がありますので、ほとんどの例で足関節以下への血管移植術が必要になります。 しかし、膝上・太ももにも病変がある場合には、太ももやお腹の大動脈から足関節以下の動脈におよぶ長い血管移植をすることもあります。
膝から下の動脈バイパス移植に用いる血管は、患者さん自身の静脈を使用することが必須です。 人工血管を用いた場合は、すぐにつまって役立たなくなりますので、決して使用すべきではありません。
バイパス術が成功すれば、壊疽足は劇的によくなります。 通常、潰瘍はバイパス術のみで自然によくなりますが、壊疽足趾に対しては、 初回にバイパス術、2回目に壊疽部分切除術の2回の手術が必要です。
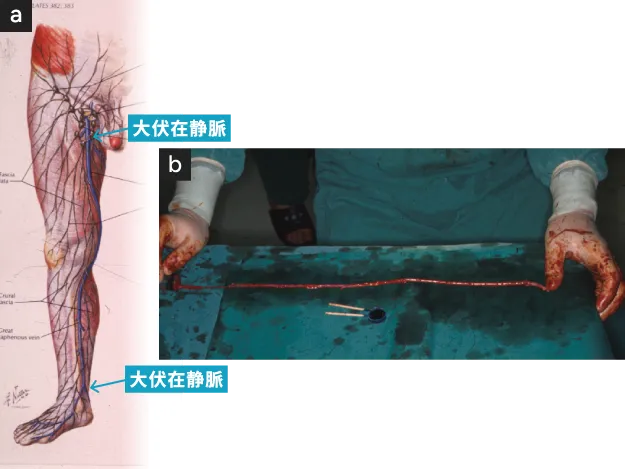
- 大伏在静脈解剖図(ATLAS OF HUMAN ANATOMY, NETTER FHより引用)
- 移植には大伏在静脈が第一選択として使用される。それを剔出し移植血管として調整。
バイパス手術法
下肢血行障害の初期症状は、歩行によりふくらはぎの痛みが出現し、次第に歩き続けることができなくなることです。
これを間欠性跛行と言い、膝から上(臍から太ももの範囲)の動脈閉塞症が原因です。
これがさらに進行すると重症虚血と呼ばれる状態になり、夜間に足趾の痛みが出現して眠れなくなります。これはやがて趾壊疽へと進行します。
重症虚血は下肢動脈のどの部位の閉塞でも発生しますが、病変は広範囲に及びます。
動脈閉塞症の治療では、バイパス術が即効性、確実性、長期耐久性、およびどのような症例にも実施できる信頼性の点から第一選択の治療法です。
糖尿病足壊疽で血行障害を伴う場合、血管病変は主にふくらはぎから足部の細い動脈に発生します〈図1〉。
これに糖尿病に特有の末梢循環障害や石灰化〈図2〉および感染抵抗性の低下と血行障害(虚血)が加わり、両者の相乗効果により感染壊疽が急速に進展・拡大します。
そのため下肢救済には確実な血行再建術が必須であり、効果が不確実で短期間に再閉塞するカテーテル治療は選択すべきではありません。
バイパス術が採用されるべきです。
バイパス術の実施にあたっては、動脈閉塞の部位・範囲・重症度を正確に診断できるカテーテル血管造影(動脈に直接造影剤を注入)によるIADSAが必要です〈図3〉。
造影CTやMRAは低侵襲ですが、糖尿病や透析症例では石灰化のため病変が描出されず、有用ではありません〈図4 a,b〉。
糖尿病・維持透析症例(膠原病関連血管炎、バージャー氏病などを含む)では、動脈病変が膝下から足部動脈に好発するため、下肢救済を目的としたバイパス術の多くは足関節以下の動脈に行われます〈図5
a,b,c〉。
バイパスに用いる血管は患者さん自身の下肢静脈(自家静脈)が第一選択で、使用できない場合には腕の静脈が用いられます。
開存性が良好な自家静脈のみを使用すべきであり、この領域において人工血管は使用すべきではありません。
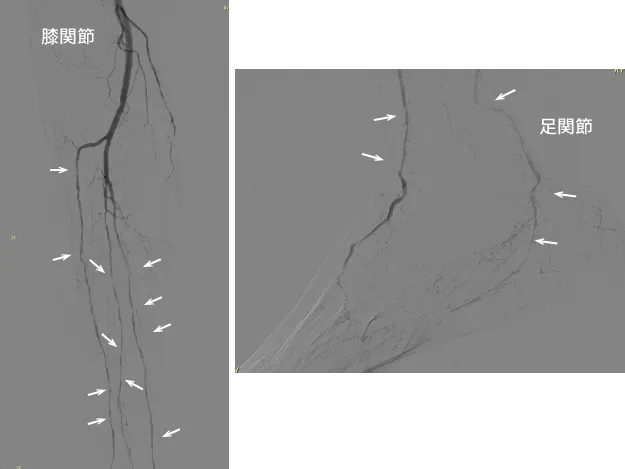
膝下の3本の動脈が多発分節性に病変を発生するのが特徴
バイパス手術が不可能な例はありません
バイパス手術は、血行障害がありながらも生きている組織・足・趾を救済する治療です。
広範な壊疽により足の半分以上が壊死している場合でも、踵が生きていればそこまでは救済が可能であり、義足を用いずに自力歩行が可能となります。
同じ一回の手術を受けるならば、元通りに歩けるようになる治療を選択すべきです。
バイパス術は無論、既に壊疽に陥って黒くなった組織は助けられませんし、広範囲の壊疽では、壊疽を除いた部分を閉鎖する2〜3回の手術も必要です。傷がふさがって靴が履けるようになるまでは2〜6か月を要しますが、足が治って両足で立った時、その苦労の甲斐を実感することができるでしょう。
手術前の必要な検査
心臓の働きや心臓弁疾患の有無を調べるため心臓超音波検査が必要です。下肢に閉塞性動脈硬化症(粥状硬化症による動脈閉塞症)があると、およそ50%の患者さんで心臓の動脈(心臓を栄養する冠動脈という太さ2〜3mmの血管)にも同様の閉塞病変が発生し、狭心症や心筋梗塞の原因となります。そのため心臓の働きが低下している患者さんでは冠動脈造影検査が行われる場合があります。
足が腐り初めて急速に悪化している場合は、足が手遅れになるのでこれらを省いて緊急的に下肢救済のためのバイパス手術を行うこともあります。当然、心臓や脳に動脈狭窄病変が隠れている可能性があり、手術の危険性は増しますが、前述のとおり足の救済が不可能になったらもっと悲惨な状況が待ち受けていることを理解する必要があります。
手術の効果
血行障害のある足趾壊疽に対するバイパス手術は即効性、確実性、耐久性の点で他のどの治療法よりも劇的な効果を発揮します。糖尿病性閉塞性動脈硬化症250人にこのようなバイパス術を行い、5年後の移植血管の開存率は85%、下肢の救済率は90%です。
糖尿病の閉塞性動脈硬化症に対するバイパス結果は無い患者さんに比べて少しよくありません。これは、糖尿病では動脈硬化が進行しやすく、それに対する追加手術が行われたことによります。
動脈閉塞症や足趾壊疽は血糖のコントロールが悪い人や運動療法をしない方に起こりやすいことは明らかですので、その意味でも適切なバイパス術を受けて下肢の運動機能をより早く健康にして、快適な日常生活を取り戻すことが大切です。
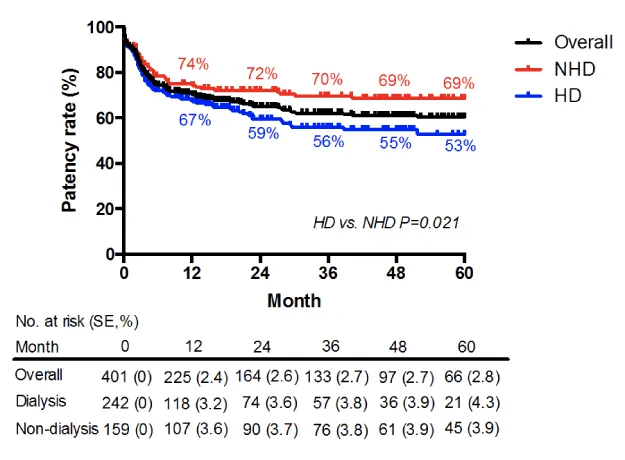
バイパス手術による下肢救済治療実績
これまで下肢救済治療を行ってきた旭川医科大学(2001-2013)と江戸川病院血管病センター(2013-2024)の血管移植治療(バイパス術)実績を提示します〈図6〜8〉1。
この結果で分かるように、下肢大切断は5年後でも10%程度で、透析でなければほとんど切断になることはありません。大切断の主因は重要骨の骨髄炎や化膿性足関節炎、バイパスに用いる血管(患者さん自身の静脈)がなくなった例などです。
- Kikuchi S, Sasajima T, Inaba M, et al. Evaluation of paramalleolar and inframalleolar bypasses in dialysis- and nondialysis-dependent patients with critical limb ischemia. J Vasc Surg 2018;67:826-37