足趾壊疽治療の原則
① 壊死組織のみを切除する
② 生組織を全て温存する
③ 縫合閉鎖〈1次治癒〉を行わない
④ 自然閉鎖〈2次治癒〉するように局所処置を行う
糖尿病足壊疽を中心に治療方針をまとめて示します〈図1〉。
以下には潰瘍/壊疽の大きさによる治療法の実際を解説します〈図2〉。
虚血がなければ STEP3 から治療がはじまり、小組織欠損では STEP3 の大部分および STEP4 の植皮、皮弁移植は省略される。
虚血性の小さい潰瘍・壊疽の治療趾1~2本
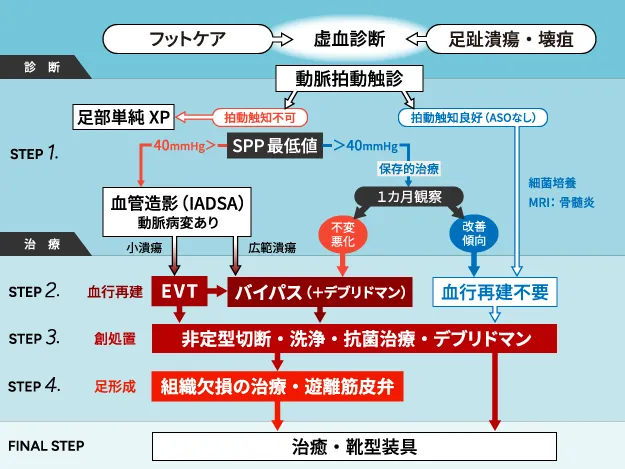
小さい潰瘍・壊疽〈図3〉は血管移植手術により2週間で退院できます。
壊疽は壊死の部分のみを切除し生きている組織は全て残します。
下肢切断の可能性はなく、足部の切断も行いません。
退院後は潰瘍が自然に治るまで自宅でご自身(ご家族)で処置をします。
痛みがなくなったら早々に歩行練習を行います。
通常、糖尿病では1〜2か月で完治しますが、透析患者さんでは2〜3か月を要します。
血管移植手術により壊死組織のみ切除し、趾は半分救済された。
- 血管移植手術前
- 血管移植手術後の血管造影
- 血管移植手術3か月後、壊疽完治
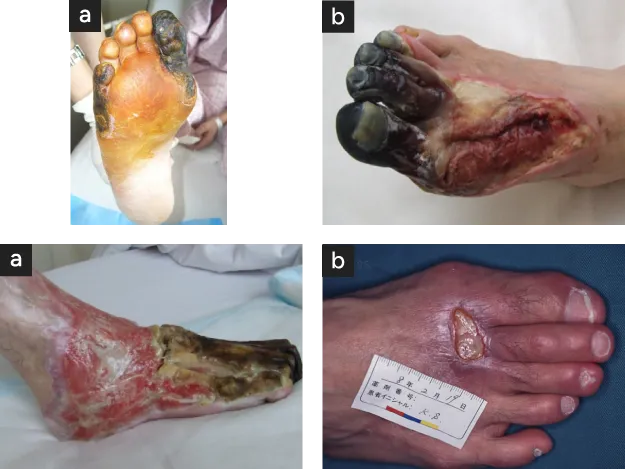
中等度~広範虚血性壊疽の足救済治療
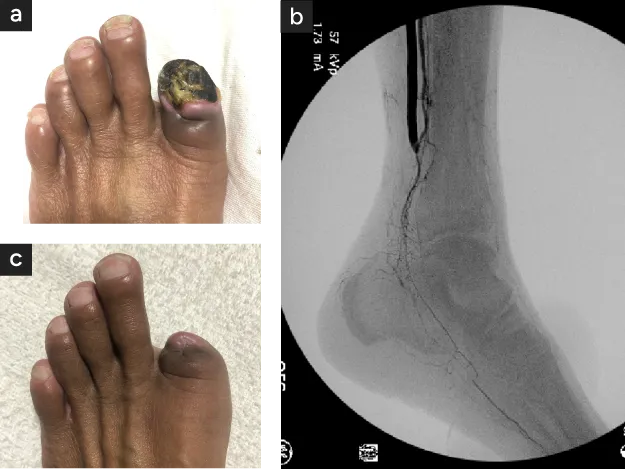
中等度〈図4 a〉から広範壊疽〈図4 b〉では救済まで3段階の手術・治療が必要で、完治まで2〜6か月を要します。いずれも踵を救済することで義足なしで歩行ができます。長距離の歩行では専用の靴型装具の作成、着用が必要です。
- 中等度壊疽(82才/糖尿病)
血管移植手術後第2趾温存、第3趾半分切除。第5趾は中足骨まで切除後完治まで2〜3か月の治療が必要 - 広範壊疽(56才/糖尿病/維持透析)
血管移植後全趾をふくめて壊死組織を切除、足半分は残され、断端は遊離筋皮弁移植により救済可能。治療期間は約6か月。
広範足趾壊疽の切断法と治療法
血管移植手術により血行障害を改善させた後、足趾壊疽に対する切断法には2つの方法があります。
定型切断法
生組織部分で壊死部を切除し切断端を縫合閉鎖する(1次治癒)。
切断閉鎖のため皮膚縫合が可能になるように内部の骨は奥に深く切除する。
利点
- 成功すれば早期に治癒が得られる
欠点
- 生組織を犠牲にするので足趾の欠損が大きくなる
- 感染波及や虚血により縫合創が哆開(癒合せずに開く)する危険性がある
- 縫合部が哆開すると更に大きい欠損を作る
- 足が小さくなるので感染壊疽再発では治療困難で大切断になる
非定型切断法
壊死趾・組織のみを切除し生組織を全て温存して切断創を2次治癒により自然閉鎖させる。
利点
- 足趾が可能な限り温存される
- 温存された足趾が機能を発揮する
欠点
- 治療期間が長い
両者を比較すると、糖尿病足趾壊疽では生組織を犠牲にしない非定型切断が行われるべきは明らかです。
血行障害がない足趾壊疽に対する非定型切断法の治療過程
この治療により生組織は最大限温存されます。創が治癒後は変形足に対し靴型装具を作成して、糖尿病足趾潰瘍・壊疽の防止を図ります。
血行障害のない糖尿病足壊疽の治療
糖尿病では ASO(動脈閉塞症)がなくても感染により大・小の潰瘍・壊疽を発生します〈図5〉。
糖尿病が潰瘍・壊疽を発生し易いのは特有の以下の4つの病態が原因です。
① 末梢神経障害
② 感染抵抗性の低下
③ 動脈の石灰化
④ 閉塞性動脈硬化症
血行障害がない例の潰瘍壊疽では④がなく、①〜③により発生するわけですが、特に②が原因となる感染性壊疽の形をとります。
④がある潰瘍・壊疽は悪化する速度が速く、難治性ですが、④がない場合は感染の局所治療を適切に行えば自然に良くなってきます。
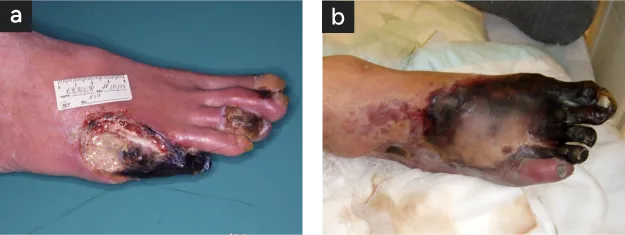
一方、局所治療が適切に行われない場合は感染壊疽が中枢に進行して下肢大切断を要することがあります。時に足趾の骨髄炎を発生します。
骨髄炎では趾切除/切断が必要です〈図6〉。細菌毒による感染壊疽は処置が不適切な場合には急速に拡大し、大切断の原因になります。切断を回避するには切開、排膿、壊死組織切除など感染創に対する基本的な外科処置が必要です〈図7〉。
この治療により生組織は最大限温存されます。創が治癒後は変形足に対し靴型装具を作成して、糖尿病足趾潰瘍・壊疽の防止を図ります。
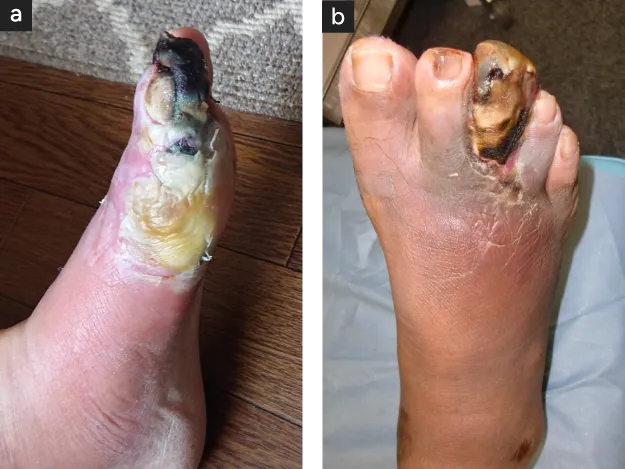
糖尿病では ASO(動脈閉塞症)がなくても感染により大・小の潰瘍・壊疽を発生する。
- 72才/第1趾糖尿病感染壊疽
- 42才/糖尿病/第3趾壊疽+膿瘍
足壊疽を来すその他の病気と治療方針
足壊疽により切断の危険性がある病気はASOが90%を占めますが、他に、バージャー氏病(2%)、膠原病随伴血管炎(3%)、Shaggy Aorta
Syndrome(4%)などがあり、ASOとは治療方針や治療法が異なりますので、まずは壊疽の原因となる病気の確定診断が極めて重要です。
足壊疽は、最近急増を続ける糖尿病・維持透析例ばかりが注目されていますが、これら以外にも足壊疽を来すいろいろな病気があり治療方針は異なります。下肢血行障害よる壊疽は同じようにみえても、病気の原因、虚血重症度、血管病変重症度などにより、治療方針や治療法が大きく異なってきます。
内科的治療がよいか、血管拡張術(カテーテル治療)がよいか、血管移植手術が必須か、それらの併用療法か、あるいは血行再建を急ぐべきか、様子をみるべきかなど、病因や病態によって治療効果が長期保証される適切な治療法の選択が重要です。
病気により治療法が異なるので、疾患の特徴、病理・病態を包括的に理解した上で、適切な治療を行わなければならなりません。
以下はASO以外にしばしば経験される病気です。
-
膠原病関連血管炎悪性関節リュウマチ、SLE、強皮症などの血行障害
膠原病の多くは足部の小動脈閉塞により足趾潰瘍・壊疽を発生する〈図a,b,c,d〉。ステロイド治療が必須で、動脈閉塞による難治性潰瘍・壊疽には血管移植手術(バイパス)が必要。カテーテル治療は病状を悪化させるので決して行うべきでない。
- 全身性強皮症
- 悪性関節リウマチ
- 結節性多発動脈炎
- ベーチェット病
-
微小粥腫塞栓症Shaggy Aorta Syndrome
動脈の内面に形成蓄積された粥腫(コレステロールの塊)が大きくなって突然、破裂し、その中の微小な屑("おから"のようなもの)が血流にのって足趾の小動脈をつまらせる病気。突然の疼痛で発症し、多くは1~2週間くらいで小趾か母趾側が壊疽になる〈図2〉。その後も激痛が続くが、生組織と壊疽部分の境界が明瞭になるまでは外科的治療(壊疽切除や趾切断)は行うべきではない。その間、鎮痛治療(鎮痛剤内服や神経ブロック)が必須で、3~6か月を要する。
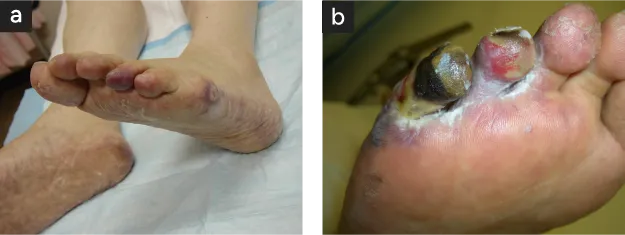
シャギーアオルタ症候群による微小粥子塞栓症
- 【発症早期】足趾のまだら状紫斑
- 【発症数週後(慢性期)】趾壊疽が明瞭になっているが尚壊疽は進行中
-
バージャー(バージャー氏)病
若年(20〜40歳代)喫煙男性にみられる動脈閉塞症で、足趾壊疽により下肢切断となるため難病に指定されているが、禁煙さえ徹底すれば悪化することなく回復に向かう良性疾患。
壊疽が大きい時、潰瘍の痛みが強い時、耐え難い間欠性跛行(一定の距離を歩くとふくらはぎや足の裏が痛くなる)が回復しない時などは血管移植手術(バイパス)が必要。バイパス術は特に専門的な技術と経験を要するが、最も有効な第一選択の治療法である。
カテーテル治療は本疾患の知識のない医師により行われているが、急性閉塞の危険性や長期の開存性に問題があるため行うべきでない。禁煙すれば大切断はあり得ない。 -
膝窩動脈外膜嚢腫や膝窩動脈捕捉症候群などの動脈圧迫性疾患
下肢の血行障害で間欠性跛行を主症状とし、壊疽を発生することはない。動脈閉塞が発生する前に外膜嚢腫は早期切除、捕捉症候群は動脈変性がなければ圧迫腱の切離で治癒。既に狭窄・閉塞例は血管移植手術(バイパスか置換術)。
-
動脈病変を基礎疾患とする急性血栓症
下肢動脈自体に動脈硬化や血管炎の病変があり、それに急速に血栓が広範囲に形成された場合、急性動脈閉塞症として急速に下肢が壊死に陥る。
-
心房細動、心筋梗塞後、大動脈瘤、末梢動脈瘤などに由来する塞栓症
血栓摘除術で完治するが、塞栓発生部位(心臓や大動脈)の治療が必須。塞栓症は特徴的な血管造影所見を示す膝窩動脈瘤は発見されたら早期切除・血行再建。
