糖尿病、維持透析、膠原病、バージャー氏病、血管炎症候群などによる足壊疽で多数の患者さんが膝下、膝上、あるいは股関節で下肢切断を受けています。
最近は糖尿病の世界的な増加により30秒に一本の足が切断されていますが、実際には、医師の知識不足、治療経験不足、不適切な治療などにより無用な大切断が実施されている現状があり、本当に大切断が不可避で必要であった患者さんはそれほど多くはありません。
糖尿病足趾壊疽は非虚血性(血行障害なし)と虚血性があり、糖尿病の適正なコントロールのもとに前者は感染の局所外科処置が重要であり、後者はバイパス手術を第一選択に実施することで救済可能です。
膠原病は原疾患の適切な治療のもと足趾難治性潰瘍や壊疽はバイパスにより救済されます。
バージャー氏病は喫煙が病状の悪化と密接に関係するので、まずは禁煙厳守、正確な病期・病変診断のもと専門的適切なバイパス術により足を切断から救うことが可能です。
血栓症・塞栓症は重症血行障害であっても下肢救済は容易ですが、血液凝固異常や抗リン脂質抗体症候群などがある場合は、特殊な方法を導入して下肢救済に当たることになります。
糖尿病・維持透析の足を切断
あなたが拒絶しない限り切断されてしまいます。
足の半分以上が壊疽になっていても踵が生きているならば救済を考えます。
趾一本の壊疽であっても、化膿性足関節炎(足首の関節が化膿している状態)や、踵骨・距骨(足関節を構成する骨)、 あるいは脛骨(すねの骨)に及ぶ骨髄炎(骨の感染)を併発している場合には、膝下切断あるいは膝上切断を免れることはできません。
これらは医学的事実であり、ご自身の足趾壊疽に対して膝下または膝上切断の必要性がないと判断される場合には、医医師から切断を勧められてもそれを受け入れるべきではありません。
足の半分以上が壊疽となっている場合、医師は比較的容易に膝下切断を勧めますが、切断された足は二度と元に戻ることはありません。大切断と言われた場合には、まずセカンドオピニオンを求めるべきです。
大切断に至る過程
膝下や膝上の切断は、現在世界中で行われています。その多くは、本来なら下肢救済が可能であるにもかかわらず切断に至っているのが現状です。ただし、日本と欧米では事情に若干の相違があります(次項参照)。
日本では、難しいバイパス手術を担う血管外科医が少ない一方で、糖尿病内科医の多くがバイパス手術の有効性を十分に理解していないため、壊疽が生じると形成外科や整形外科へ紹介されることがあります。
これらの診療科は下肢救済のための血行再建を行う体制や選択肢を持たないため、「切断以外の治療」が検討されにくくなります。
患者さんが切断を拒否しない限り、「同意が得られている」と受け取られて切断に向けた準備が進み、切断が実施されてしまいます。
患者さんは内科医の説明のままに整形外科を受診し、気づかないうちに「切断へ進む流れ」に乗ってしまうのです。だからこそ、どの段階であっても、切断以外の選択肢が本当にないのかを確認する必要があります。
欧米と日本の違い
医師の報酬は、日本では病院から支給され、医師個人の手術件数や収益とは直接関係がありません。忙しく多くの手術を行う医師も、夜間や休日に呼び出される医師も、夜間に十分な睡眠がとれる医師も、基本的には同じ給与体系の中で働いています。これが日本の医療制度の特徴です。
一方、米国では外科医の報酬は保険制度に基づき、手術一例ごとに支払われます。外科医には、切断手術であってもバイパス手術であっても、1例あたりおおよそ15~20万円程度の報酬が支払われます。両者の報酬に大きな差がないため、時間のかかるバイパス手術よりも、1時間以内で終了する切断手術を多く行う医師の方が、結果として収入は多くなります。
そのため、米国では長時間を要するバイパス手術は比較的少なく、3時間以内で終了する手術を1日に2~3例行うことで高い収入を得る医療提供の形が一般的です。このような制度のもとでは、短時間で完了する比較的簡単な手術が選択・実施されやすくなります。
これに対して日本では、短時間で終了する手術であっても、困難で長時間を要する手術であっても、外科医個人の収入に差は生じません。そのため、時間や労力を要しても、より良い治療結果が期待できる困難な長時間手術が、積極的に選択・実施されています。
どんな時に大切断が必要か
大切断を避けることができない病状には、以下のようなものがあります。
- 足壊疽の範囲が足関節を越えた場合
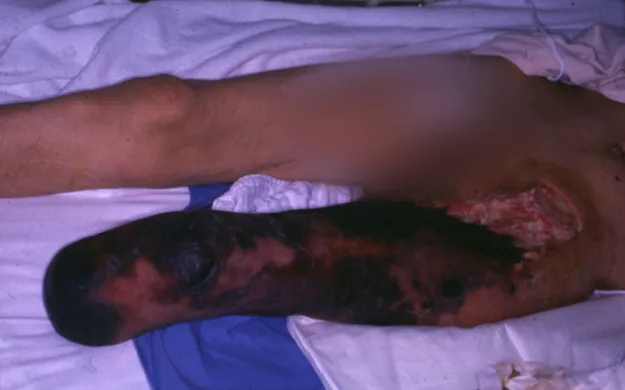
- 足首を越えて壊疽が進展した場合、足部の救済は不可能となります。下腿の3分の2以上が壊死している場合には、膝下切断では対応できず、膝上切断が必要となります。〈図1〉
- 壊疽が感染し、感染が足関節を越えた場合
- 感染が足首を越えて拡大すると血管移植は適応外となり、感染の制御が不可能となるため、膝下切断が必要となります。〈図2〉
- 足関節を構成する骨の化膿性骨髄炎
- 距骨・踵骨・脛骨遠位端など、足関節を構成する骨に化膿性骨髄炎を認める場合には、膝下切断が必要となります。血管移植自体は可能であっても、骨髄炎が存在するためバイパス手術の適応はなく、下肢救済は不可能です。〈図3〉
- 足関節の化膿性関節炎
- 足関節に化膿性関節炎を認める場合には、原則として膝下切断が必要となります。〈図4〉
- 関節形成骨および脛骨遠位端の化膿性骨髄炎
- 関節形成骨や脛骨遠位端に及ぶ化膿性骨髄炎では、局所治療による制御は困難であり、膝下切断が適応となります。〈図5〉
- 踵骨骨折例
- 踵骨骨折を伴う症例では、血行再建による足部救済が困難であり、大切断が必要となる場合があります。〈図6〉
血行障害があると、なぜ切断は膝下または膝上になるのか
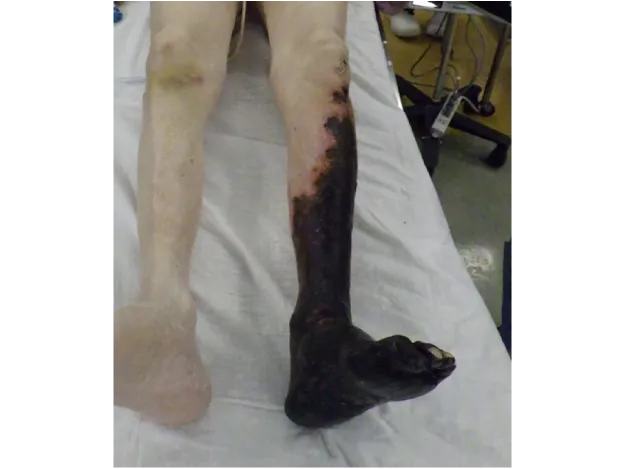
足趾の壊疽〈図7〉や、何か月も治らない潰瘍〈図8a〉を見ると、「その部分を含めて上で切断してしまえば、足趾が多少短くなっても早く治るのではないか」と考えられがちです。
しかし、血行障害のある足では事情がまったく異なります。
血流が十分でない状態で、壊死した部分の切除や足趾の小切断を行っても、その傷はうまく治りません。
傷を縫って閉じようとすると、断端を皮膚で覆う必要があるため、足趾はさらに短くなります。 それでも血行障害がある場合、1〜2週間後には縫合部が哆開(しかい:創が治らず開く)し、かえって創は大きくなってしまいます〈図8b〉。
このような状態では、さらに上で切断しても同じことが繰り返されることが多く、 最終的には膝下、あるいは膝上での切断を余儀なくされる結果となります。
関節より上で行う切断、すなわち膝下切断や膝上切断は「大切断」と呼ばれます。
大切断であっても、膝下切断と膝上切断では、その後の生活への影響には大きな差があります。
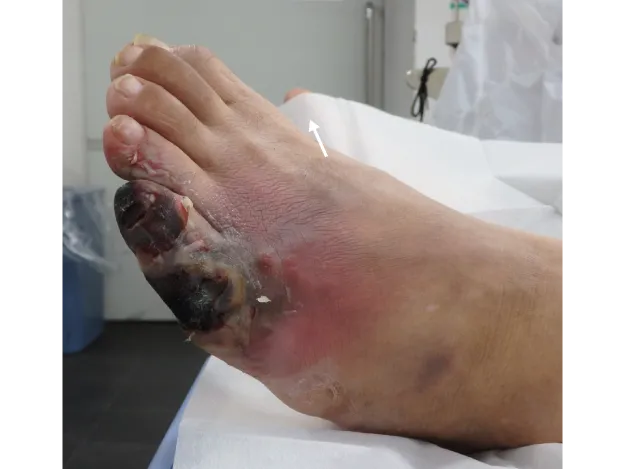
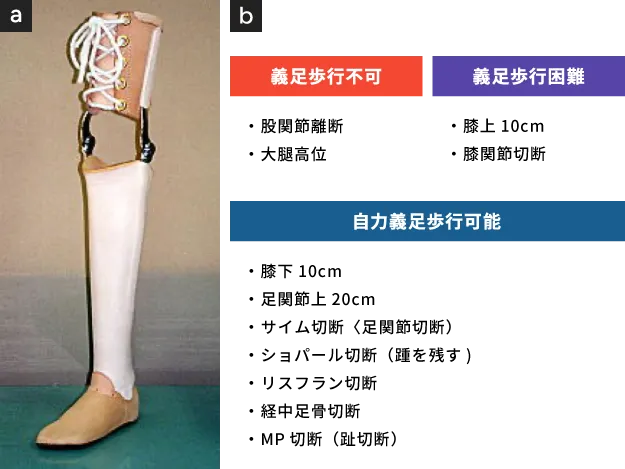
膝下切断であれば、高齢になっても義足による歩行が可能であり、日常生活上の障害も比較的軽く済みます〈図9〉。
一方、膝上切断では、若く体力のある患者さんであれば義足歩行が可能な場合もありますが、高齢者(70才以上)では義足で歩行できる可能性はありません。
大切断の種類切断レベルの選択、避けるべき大切断
切断のレベルが高位になるほど義足歩行の可能性は低下し、たとえ歩行が可能であっても、実際には大きな体力的負担を伴います。
一般に、高齢者(60才以上)でも比較的容易に歩行が可能な切断は、膝下以下の大切断に限られます。脚は長く残るほど、義足や装具は小さく軽くなり、また「てこ」の原理により、少ない体力でも扱いやすくなるためです。
大切断は多くの病院では整形外科や形成外科が担当しますが、再切断を避ける目的で、血行が十分に良い高い位置まで切断されることがあります。これは患者さんの希望とは必ずしも一致しない場合があります。
しかし、大切断が本当に避けられない処置であるならば、患者さんは「何としても膝下切断にしてほしい」と希望すべきであり、医師もまた、その実現に向けて最大限努力すべきです。
血管移植手術を併用することで、切断レベルを下げられる例は少なくありません。
適切な血行再建を行うことで、多くの患者さんで膝下切断が可能になります。
足部定型切断
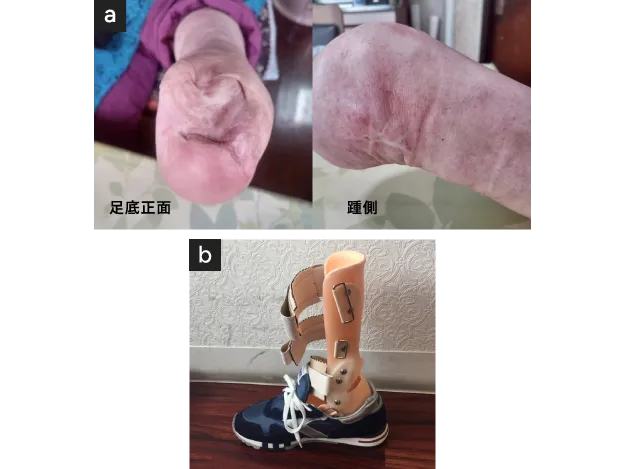
- 切断端治癒
- 【靴型装具】装具により自力歩行可能
- 切断術後
- 切断端治癒後
- 装具により自力歩行可能
大切断
足部〜膝下の切断
血行障害のある下肢では切断端の治癒を得るのが難しく、適応は限定されます。
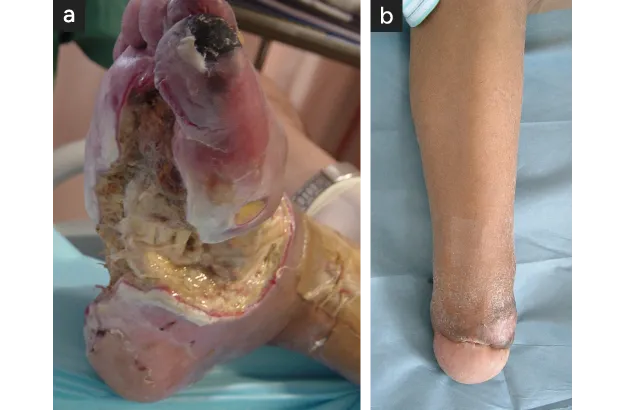
救足不能例のサイム切断
- 切断前の足部広範壊疽
- サイム切断後
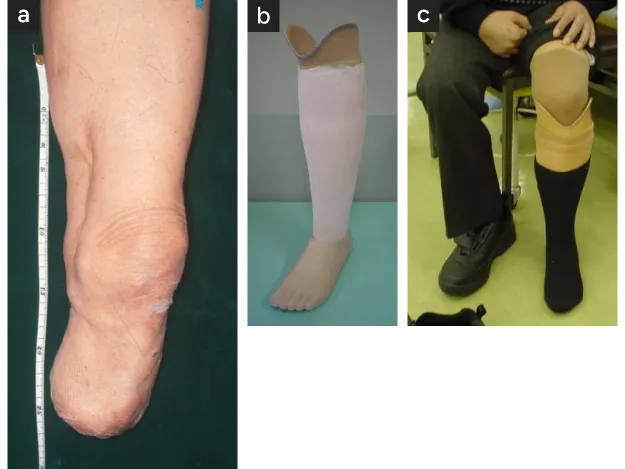
- 最近の膝下切断は前述の理由でできるだけ長く残す切断法(足関節上10cm)を行います。血管移植手術を併用することができれば多くの例で可能です。〈後述〉
- 遠位切断の義足
- 遠位切断義足装着
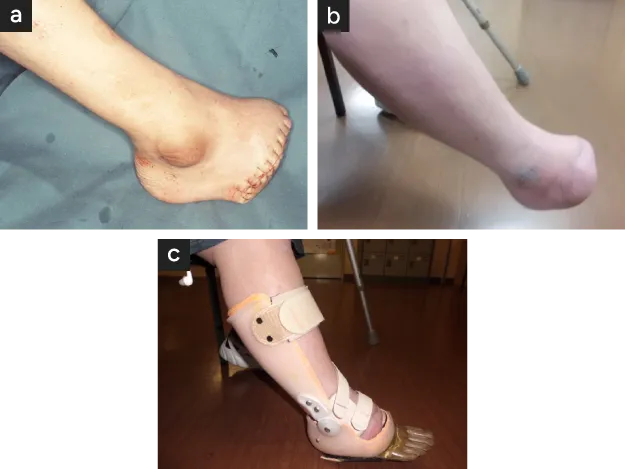
- 膝下10cm位での切断で長い歴史があり、義足の開発が最も進んでいます。
- 膝下切断義足
- 義足装着
膝以上の大切断
- 膝関節切断義足
- 切断後義足歩行の可能性
浅大腿動脈(太ももの動脈)が閉塞している場合は一般に膝上切断が行われる。膝関節がなくなるため義足が大型で重く、屈曲が難しくなる。若い筋力のある患者では膝上義足歩行が可能であっても、高齢になればやがては車椅子生活になる。
義足の装着ができないため歩くことは不可能で、車椅子生活から寝たきりになります。
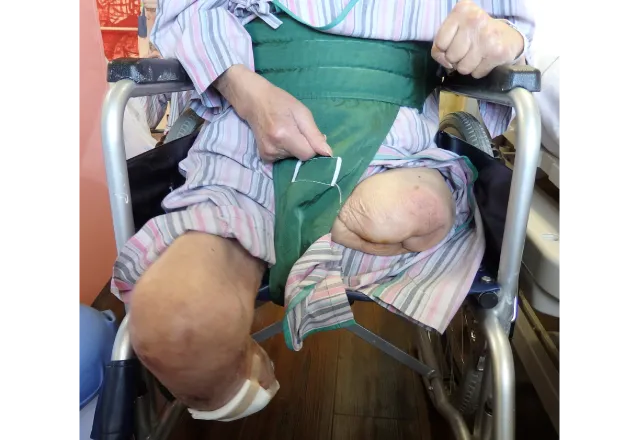
股関節(太ももの付け根の関節)での切断で、腸骨動脈閉塞による大腿部の血行障害がある場合に選択せざるを得ませんが、侵襲も大きく生命予後は不良です。
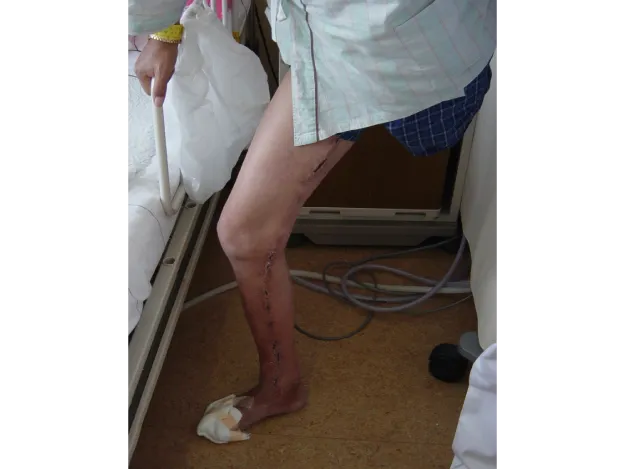
58才/糖尿病・透析/閉塞性動脈硬化症
左膝下切断→左膝上切断→左股関節離断
以上が切断の種類です。大切断が必然の患者さんでも、切断レベルは可能な限り膝下切断にすべきであることは明らかです。
切断例に対する血管移植手術の応用
膝上切断を膝下切断にする方法
足関節上まで壊疽が進んでいて切断が回避出来ない患者さんにおいて動脈閉塞のレベルがどこまでおよんでいるかにより切断レベルが決まります。通常、大腿動脈閉塞(太もも)ならば膝上切断、大腿~膝窩動脈開存で膝下動脈閉塞ならば膝下切断となります。
大腿動脈閉塞で膝下切断を行った場合、断端の血行不足のため切断端が哆開(しかい:縫合創が開いてしまう)する危険性が高く、哆開した場合にはそれにより膝上の再切断が行われます。整形外科や形成外科の切断ではこの二重手間を避けるため最初から膝上切断をするわけです。
この様な例に対し膝下切断を達成するため血管移植手術(バイパス術)を併用して切断する治療法があります〈図10〉。大腿動脈閉塞でも膝窩~膝下動脈のどれかが開存している場合にはバイパス手術は容易ですが、血管造影からは開存の有無が明らかでない場合も少なくありません。
この場合、専門的な血管造影により僅かな開存血管が検出されバイパス可能となる例が少なくありません。また特殊な方法として膝部動脈へのバイパス法〈図11〉がありますので、簡単に膝上切断をすべきではありません。
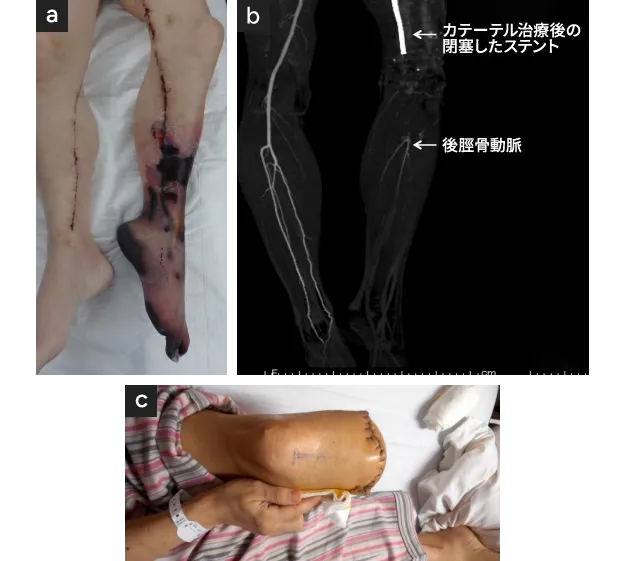
- 左下腿広範壊疽で膝上切断必須の例
- 血管造影により左後脛骨〜腓骨動脈が造影され、血管移植術が行われた。
- 定型的膝下切断達成
-
 図10
図10
膝下切断後の創哆開の治療
切断端の創哆開は感染や血行障害がある場合に発生します。
前者は感染局所治療を行い、後者の場合は膝下切断創の哆開後、血管移植手術により切断端の血行障害を改善させて哆開創を治し膝下切断を達成することも可能です〈図12〉。
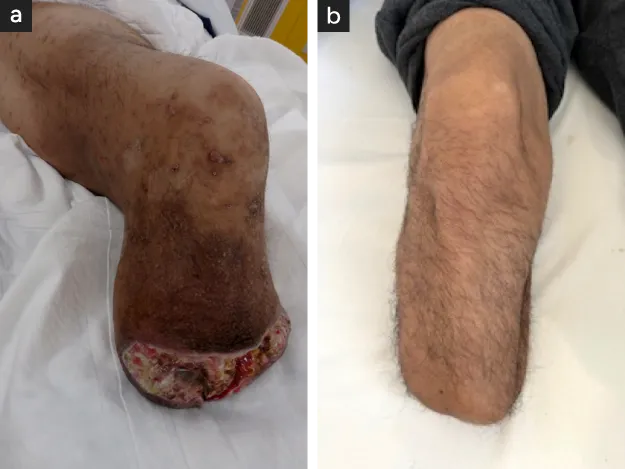
- 右膝下切断後の創哆開
- 膝下動脈バイパスにより哆開創完治。義足歩行可能となった。
膝下切断後の義足装着後の潰瘍
膝下切断で義足歩行は可能ですが、断端へ向かう動脈が閉塞して血行障害が発生すると義足との接点に圧迫潰瘍が形成されて義足歩行ができなくなります〈図13 a,b〉。その様な場合、膝部動脈への血管移植により断端血行を改善させて〈図13 c〉義足歩行が再び可能になります〈図13 d〉。
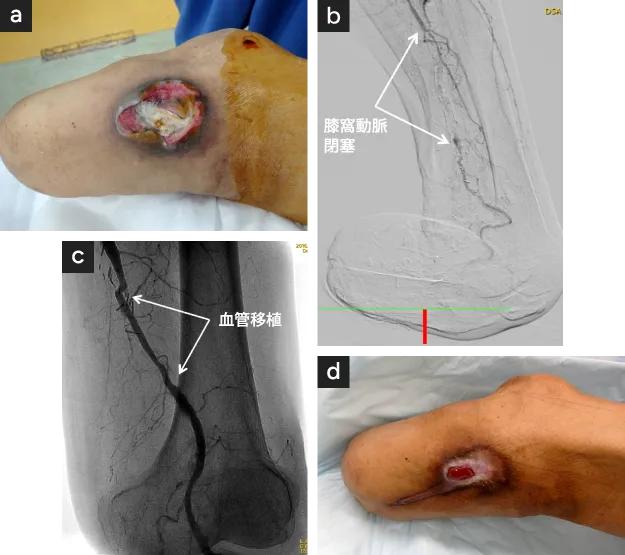
- 【左膝関節外側部の後側による圧迫潰瘍】切断端の圧迫潰瘍
- 膝下切断端へ向かう膝窩動脈の閉塞(矢印間)
- 切断端へ向かう膝窩動脈再建術(矢印間:移植血管)
- 潰瘍の治癒による義足歩行の再開
大切断術は血管移植手術より安全か
手術時間はバイパス手術に比べるとやや短いものの、大切断も同様に「一回の大きな手術」です。神経ブロックや全身麻酔下で行われる点も同じであり、手術そのものの危険性に大きな差はありません。
飛行機と同じで、飛行距離が短くても離陸と着陸は必ず一回ずつ行われます。そのため、短距離飛行だからといって、墜落の危険性が長距離飛行と大きく変わるわけではありません。
実際、大切断手術を契機として1か月以内に死亡する率は約20%と報告されています。
一方、血管移植手術では、透析患者さんの場合でも死亡率は約10%程度とされています。
大切断後の義足歩行の現実
高齢者や体力のない患者さんでは、膝上切断後に義足を装着して歩くことは不可能です。
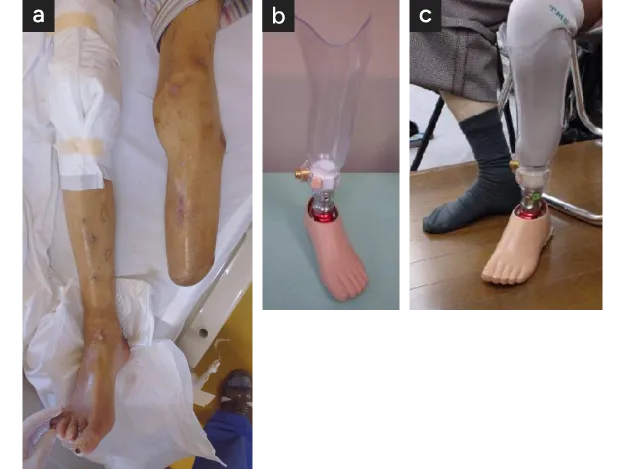
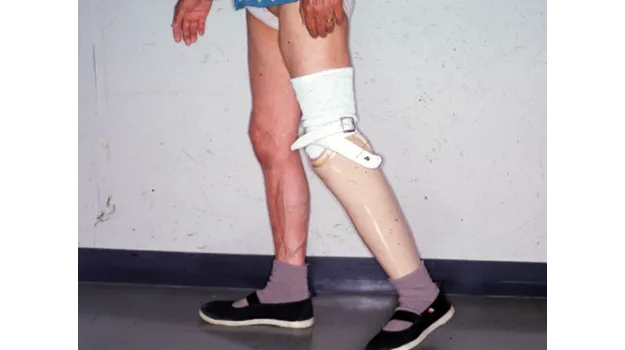
一方、膝下切断では、歩く意欲のある患者さんであれば義足による歩行訓練(リハビリテーション)を行い、歩行が可能になります〈図14〉。
その期間は、若年者で 3~4か月、70才以上では約6か月を要します。
しかし、必ずしも予定どおりに回復が進むとは限りません。
大切断を行っても、もともとの閉塞性動脈硬化症という病気が治るわけではなく、歩行機能を失うと全身の動脈硬化は進行します。
足の動脈硬化病変は左右対称に生じることが多く、1年ほどで反対側の足にも虚血性潰瘍や壊疽が出現します〈図15〉。
その結果、一側切断後平均18か月で対側肢切断、すなわち両側大切断に至る危険があります。
両足を切断した高齢者(70才以上)が自力で歩行することはできません。
さらに、切断端にも血行障害があるため、義足による圧迫が原因で新たな潰瘍を生じます。
切断端に潰瘍ができると痛みのため義足は使用できず、数週間かかって治癒しても再び体重がかかると再発します。
その結果、義足を装着できず、車いす生活や寝たきりになることになります。
膝下切断後歩行可能
大切断すると長生きできない
大切断により歩かなくなると、全身の活動性は著しく低下します。切断した足だけでなく、残された足、さらに脳や心臓の血流も低下します。 その結果、動脈硬化はさらに進行していきます。
動脈硬化した血管の内面では、粥腫(豆腐の「おから」のようなコレステロールの屑)が露出し、血栓(血の塊)ができやすい状態になっています〈図16〉。血流が低下すると、ある時突然、大きな血栓が形成され、広い範囲の動脈が閉塞します。
これを急性血栓症といい、多くの場合、命を失います〈図17〉。
ヨーロッパにおける大切断の広域調査では、発生頻度は先進国と後進国で大きく異なり、先進国では人口10万人当たり7.2人、対して後進国では41.4人です1,2。動脈閉塞症や糖尿病を合併すると頻度はさらに倍増します3。また、大切断後1年以内に3分の1が死亡し、10年以内に5分の4が亡くなると報告されています1,4。
生存例でも、1年以内に5.7%、5年以内に11.5%が対側肢の大切断、すなわち両下肢切断に至っています1,5。
これらの事実は、「片足にできた小さな潰瘍や壊疽であっても、切断せずにきちんと治療しなければ、やがて両足を失い、さらに命を失う」ということを示しています。
「切断されたら長生きはできない」
この現実を肝に銘じる必要があります。
下肢大切断は、血行障害のある足に対する治療ではありません。
血管移植(バイパス)手術を受けるべきです。
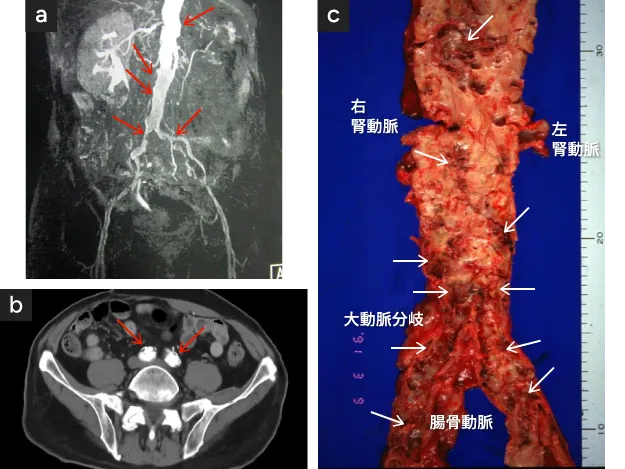
粥状硬化症の動脈内面。粥腫が露出し血液の固まり(血栓)を形成し易い状況にある。
- MRAや、
- CTで不整像が確認される(矢印)
- 動脈硬化症患者の腹部大動脈〜腸骨動脈内面
58才/男性(閉塞性動脈硬化症例の剖検例より)
内面は粥状硬化症により粥腫が露出して(矢印)極めて不整な血栓性内面になっている。
- Guo S, Hinchliffec RJ. Editorial:Through Knee Amputation: A Neglected Technique that Offers Opportunities for Future Research.Eur J Vasc Endovasc Surg (2023) 66, 607-608
- Behrendt CA, Sigvant B, Szeberin Z, Beiles B, Eldrup N, Thomson IA, et al. International variations in amputation practice: a VASCUNET report. Eur J Vasc Endovasc Surg 2018;56:391-9.
- Ziegler-Graham K, MacKenzie EJ, Ephraim PL, Travison TG, Brookmeyer R. Estimating the prevalence of limb loss in the United States: 2005 to 2050. Arch Phys Med Rehabil 2008;89:422-9.
- Meshkin DH, Zolper EG, Chang K, Bryant M, Bekeny JC, Evans KK, et al. Long term mortality after nontraumatic major lower extremity amputation: a systematic review and meta-analysis. J Foot Ankle Surg 2021;60:567-76.
- Glaser JD, Bensley RP, Hurks R, Dahlberg S, Hamdan AD, Wyers MC, et al. Fate of the contralateral limb after lower extremity amputation. J Vasc Surg 2013;58:1571-7.