閉塞性動脈硬化症(ASO)
加齢と共に動脈に変化が発生します。
動脈硬化症は最も多くみられる血管変性で病理学的には3つの病型があります。
① 粥状硬化症
② 中膜硬化症
③ 細動脈硬化症
粥状硬化症は血管内膜に発生する変性で一般に動脈硬化と言われる病態です。
動脈硬化が始まると血管の内膜は徐々に厚くなり内腔を狭くすると同時に内部にコレステロール塊が沈着し、粥腫が形成されます。動脈中膜の平滑筋層は萎縮し、内膜と共に線維化して内部に壊死が発生して石灰化を形成します。
この病気は主に下肢に発生し、下肢動脈の内腔を狭くし、血栓を沈着してついには閉塞します。閉塞するとその先は血行障害に陥り、痛みが出てついには足趾壊疽を発生します。
これは閉塞性動脈硬化症(ASO)と言われ、高齢者や糖尿病患者などでみられる足趾壊疽はこれが原因です。
ASOでは3つの動脈閉塞の好発部位があります。
① 腸骨動脈(骨盤型閉塞)
② 大腿動脈(大腿型)
③ 下腿型(膝下動脈)〈図1〉
糖尿病の有無により病状は異なり、糖尿病がないASOは骨盤〜大腿型閉塞が多く、糖尿病のASOは下腿型が特徴です。
慢性経過で閉塞は徐々に進行し、Fontaine分類という症状病期分類に従って進行します〈図2〉。
F-I 度では最初は無症状ですが、F-II 度では初期症状に間欠性跛行(500m位歩くとふくらはぎが痛くなり、10分くらい立ち止まって休むと痛みがなくなって再び歩けるようになる)が現れ、この状態は徐々に進行して500mが100m以下になり、F-III 度には安静時疼痛と言って、夜間横になると足趾に痛みを感じるようになり不眠になります。ついにはF-IV 度となり、足趾に壊疽が出てきます。この段階では放置すると足全体が壊疽になり切断せざるを得なくなりますので、下肢を救済するため血行障害を改善させる治療が行われます。
閉塞部位が異なると血行障害に対する治療(血行再建法)が異なってきます。いずれもバイパス手術が選択されますが、①では人工血管によるバイパスが第一選択〈図3〉、③では患者さん自身の下肢の静脈を用いるバイパスが第一選択です〈図4〉。
②では膝上までならば人工血管も使用できますが、静脈を用いるバイパスと比べ結果は良くありません。
①では人工血管以外にカテーテル治療の成績も良好ですので近年は人工血管バイパスよりも多く用いられます。
②に対するカテーテル治療成績は人工血管と同程度で良好とは言えませんが、短い狭窄病変ならば選択して良い方法です。
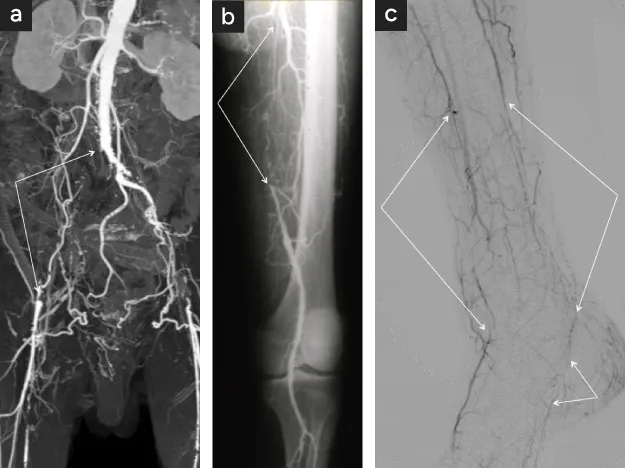
- 大動脈~腸骨動脈(骨盤型)
- 浅大腿動脈(大腿型)
- 脛骨・腓骨動脈(下腿型)
糖尿病のあるASO
ASOは糖尿病の有無により、病像や重症度が大きく異なります。
糖尿病を合併したASOでは足壊疽を発症しやすく、血行障害のために感染の制御が困難となり、感染壊疽として急速に拡大することが特徴です〈図5〉。
そのため診療にあたっては、まず足の血行障害の有無と重症度を正確に評価することが重要です。
その上で迅速かつ適切な治療が行われなければ大切断に至る可能性があります。
ASOという病気は糖尿病のない人にも起こりますが、糖尿病を合併していないASOは、足壊疽や大切断に至る頻度が比較的低いとされています。
一方、糖尿病を合併したASOは、糖尿病のないASOと比べて大切断に至る可能性が5~20倍高いと報告されています。
糖尿病のASOの特徴を〈図5〉に示します。
糖尿病のASOでは、膝下から足部の血管に強い石灰化(いわゆる石管化)を伴うため、血管移植手術は通常よりも難しくなります〈図6〉。しかし、医学的に手術が不可能な例はありません。
強い血行障害は感染を悪化させ、感染壊疽として急速に拡大します〈図7〉。
たとえ一趾壊疽であっても、適切な治療が行われないまま経過すると感染により壊疽は進行します〈図8〉。
壊疽が拡大して広範壊疽となった場合には、下肢救済のために長期間の治療が必要となり、治療法も複雑になります。そのため、できるだけ早期に適切な血管移植手術を行い、確実に血行を改善させることが重要です。

糖尿病+維持透析例のASO
前述のように糖尿病のASOは重症ですが、それに透析が加わると動脈石灰化が極めて細い動脈枝にまでおよび、微小血管病変も進行します。その結果、末梢循環障害が高度になり、足壊疽はいっそう難治性で下肢救済の困難な病状となります。
糖尿病のASOが重病なことは前述のとおりですが、最も治療が難しいのは、糖尿病で維持透析を受けている方のASOです。
動脈閉塞と石灰化が微小動脈にまでおよぶため〈図9〉、血行障害はさらに高度になり、加えて週3回の透析は血行障害を促進します。
そのため感染と壊疽の進行が速く、下肢救済には適確、迅速な診断と治療が重要でわずかな見落としが救済の機会を失なわせることになります。
血管移植手術が上手く行われて血行障害が改善しても、壊疽切除後の傷や感染創の治りが悪く、治療期間が長期に及びます。
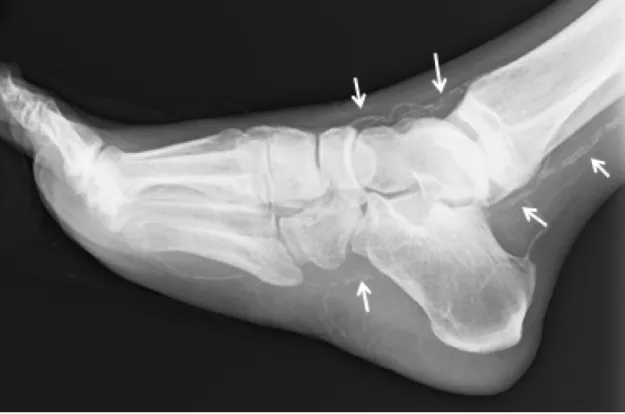
血行障害の再発は感染壊疽を急速に悪化させて、重要骨骨髄炎〈図10〉や化膿性足関節炎〈図11〉など切断必至の合併症を発生する可能性があるため下肢救済が完全に達成されるまでは余談を許さない病状が続きます。
血管移植術(バイパス術)は血行障害に対し最も有効な治療法ですが、15%の頻度で移植した血管に異常を発生する可能性があり、バイパスの修繕手術や再手術が必要になる例があります。とはいえ下肢救済のためにはまず血行障害を改善・維持することが不可欠で、バイパス手術は、即効性、有効性、確実性などから最も信頼できる治療法です。
腎移植例における下肢ASO
腎移植を受ける患者さんは糖尿病性腎障害が多くなっています。糖尿病ですので下肢閉塞性動脈硬化症を伴う腎移植患者さんが少なくありません。
腎移植では免疫抑制剤が継続して使用されます。ステロイドも併用される場合が多く、これらの薬剤は血管移植手術における移植血管に悪影響を及ぼす場合と良い効果を発揮する場合が考えられます。
免疫抑制剤の影響として、移植血管の内膜肥厚という病変の発生を抑制し、移植血管が長期にわたり良好に機能する効果が期待されます1。
一方で、免疫抑制剤の使用下では動脈硬化病変が進行しやすい傾向があり〈図1〉、足趾壊疽は難治性となり、バイパス手術後の回復が遅れることがあります。
このように利点と不利な側面の両方を踏まえると、腎移植患者さんの足趾壊疽に対するバイパス治療では、通常とは異なる視点での慎重な管理が必要であることを理解する必要があります。
- Kamada K, Kokubo T, Nagita H, Namiki Y, Sasajima T. Outcomes of infrapopliteal bypass for chronic limb-threatening ischemia are worse in renal transplant patients than in hemodialysis-dependent patients. Ann Vasc Surg 2023;90:181-187
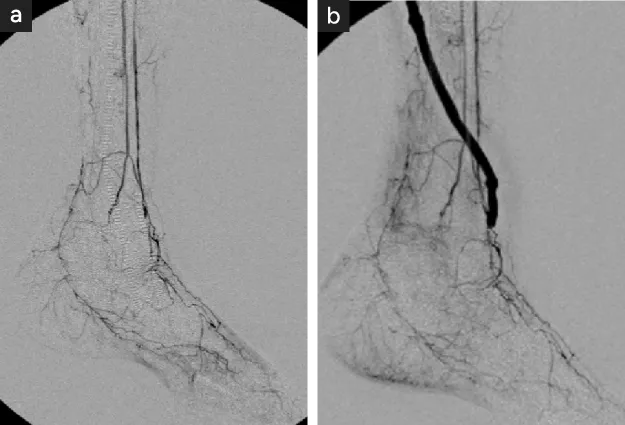
- バイパス前足部動脈病変が高度に進行
- バイパス可能な部位が限定される
